door bhrw | mrt 21, 2026 | B12, gezondheidszorg |
Ask any doctor which assay their laboratory uses for measuring auto-antibodies against intrinsic factor, and I am sure that over 95% of them do not have any clue. Yet, measuring IF antibodies plays an important role in the diagnosis of pernicious anaemia. The NICE guidelines state the following:

In November 2025, CluB-12 published three ‘Articles of the month’ on their website and in their monthly Newsletter. The reason for this selection was an email from a Dutch doctor stating, ”I only give B12 injections to people who are anaemic and have antibodies against intrinsic factor.”
Although vitamin B12 is an under-researched topic (which CluB-12 aims to correct), they selected the following three papers, in which the authors describe how they assessed the presence of IF antibodies in people with B12 deficiency.

What are the main findings of these papers?
In a study of 62 people with Biermer’s disease (another name for pernicious anaemia) in France (defined as B12 deficiency with either anaemia, atrophic gastritis, or severe neurological symptoms), 29 (47%) had detectable anti-IF antibodies when the authors used the DiaSorin assay (measurement method). When they repeated the measurements using other assays, such as those from Dxl, Aeskulisa, or BioAdvance, only 16, 12, and 12 people out of 62, respectively, tested positive for anti-IF antibodies.
A study in Poland included 124 people with proven pernicious anaemia. Of these, only 38 (30%) had antibodies to intrinsic factor (measured w. EliA, Thermo Fisher, Germany).
A study in Spain examined 5468 primary care patients out of whom 77 people had SEVERE vitamin B12 deficiency, defined as a serum B12 level below 74 pmol/L. A total of 44 patients (57%) had anti-parietal cell antibodies, whereas only 14% (11 of the 77) had antibodies to intrinsic factor (measured w. ELISA, Euroimmun, Germany). Worse still, only 32% had anaemia. The study does not mention the final diagnosis of these 77 unfortunate individuals. Given that around 1% of the population in Spain follows a plant-based diet, it is possible that some of these people had a B12 deficiency due to insufficient B12 intake, thus unrelated to the presence or absence of IF antibodies. Nevertheless, they all had a severe deficiency.
Key takeaway: Depending on the study, between 14 and 47% of people with PA had IF antibodies, but differences between assays may result in much lower percentages. The doctor who only treats people with B12 injections if they have anaemia with antibodies to intrinsic factor is, unfortunately, leaving many people with overt B12 deficiency untreated.
Links:
https://onlinelibrary.wiley.com/doi/epdf/10.1002/jcla.20272
https://www.degruyterbrill.com/document/doi/10.1515/cclm-2019-0749/html
https://www.mp.pl/paim/issue/article/15094/
It gets worse. A few weeks ago, a woman visited a medical specialist in the Netherlands. She was known to have pernicious anaemia, and had demonstrable auto-antibodies both against parietal cells and against intrinsic factor. Cause of the pernicious anaemia is, thus, autoimmune gastritis. Treatment with hydroxocobalamin injections according to the guidelines greatly reduced her symptoms. Yet, this medical specialist measured serum B12 and measured IF antibodies AGAIN. Serum B12 was high (PS. as is expected in people injecting B12) and IF antibodies were negative, so the advice was to stop B12 injections. The guidelines -reported above- are very clear, do not re-measure IF antibodies when they already tested positive on a previous occasion. It has been known for a couple of decades that high serum B12 in people injecting hydroxocobalamin may lead to false-negative IF antibody test results. Therefore, it is mandatory to do a good diagnostic work-up in people with pernicious anaemia BEFORE starting intramuscular B12 therapy. Testing again is throwing money out the window, as most laboratories charge between 40 and 60 Euro for such a test. No wonder that health care costs are increasing year after year….. lack of knowledge and unnecessary lab testing are expensive.
Also, stopping B12 injections in a person with demonstrated pernicious anaemia and B12 malabsorption is not the best advice, to say it politely. In pernicious anaemia, there is a very high risk of worsening or recurrence of symptoms when B12 injections are stopped, and even when people are forced to switch to oral supplementation. This is why the NICE guidelines are very explicit: lifelong intramuscular vitamin B12 therapy !
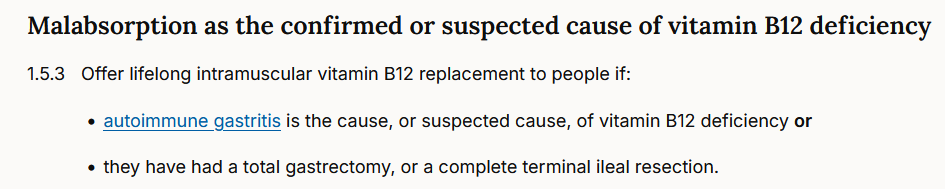
Stopping B12 therapy in people with pernicious anaemia is bad practice.
You can read all about this here: https://www.nice.org.uk/guidance/ng239
This article appeared previously in CluB-12’s November 2026 newsletter.
For translation into Dutch, copy this blog to Google Translate
door bhrw | mrt 12, 2026 | B12, gezondheidszorg, wetenschap |
Some people consider vitamin B12 as a simple vitamin, which only affects the synthesis of red blood cells (figure 1, picture by Grok).
 So, if you do not have anaemia, you don’t have a B12 deficiency, and outside the setting of ‘anaemia’, B12 is useless. This is absolutely not correct. Vitamin B12 is a very important compound, it has multiple effects in our body, and is especially needed for optimal nerve function and for well-functioning mitochondria, the small organelles in our cells that are responsible for making energy.
So, if you do not have anaemia, you don’t have a B12 deficiency, and outside the setting of ‘anaemia’, B12 is useless. This is absolutely not correct. Vitamin B12 is a very important compound, it has multiple effects in our body, and is especially needed for optimal nerve function and for well-functioning mitochondria, the small organelles in our cells that are responsible for making energy.
B12 -as a medication- has also been used by intensive care doctors in severely ill people. There are several interesting papers on the use of hydroxocobalamin for people who suffer from (refractory) vasoplegia after cardiopulmonary bypass surgery, heart surgery. Vasoplegia (vascular shock) is a clinical syndrome characterised by severe vasodilatation (widening of the blood vessels) of the smaller arteries and arterioles, hypotension (very low blood pressure), and low systemic vascular resistance that does not respond to treatments with multiple vasopressor medications, medications that should promote the vessels to get narrower and blood pressure to increase. I have selected three papers in this area to explain this complex medical topic further.

The 2018 Shah paper, see figure 2:
Full reference: Shah PR, Reynolds PS, Pal N, Tang D, McCarthy H, Spiess BD. Hydroxocobalamin for the treatment of cardiac surgery-associated vasoplegia: a case series. Can J Anaesth. 2018 May;65(5):560-568. English. doi: 10.1007/s12630-017-1029-3. Epub 2017 Dec 5. PMID: 29209927.
Link to the paper: https://link.springer.com/article/10.1007/s12630-017-1029-3
In this paper, already published 8 years ago (!), doctors from Richmond, Virginia, report their experience with using a hydroxocobalamin (B12) infusion as a potential rescue adjunct for refractory vasoplegia during cardiopulmonary bypass surgery. They studied a series of 33 individuals, who underwent cardiac surgery between 1 January 2013 and 31 December 2015. Patients were given intravenous infusion of methylene blue or vitamin B12 (hydroxocobalamin) for severe not-responsive hypotension during, or immediately following, surgery.
Compounds as methylene blue and hydroxocobalamin are mechanistically unique and thought to work through nitric oxide–based mechanisms to induce vasoconstriction. When you ask Google’s AI, it reports that Vitamin B12 (cobalamin) also acts as a direct scavenger of reactive oxygen species (ROS), particularly superoxide (O2-), with activity comparable to that of superoxide dismutase (SOD). It reduces oxidative stress by scavenging (‘hunting and grabbing’) radicals and preserving glutathione, protecting DNA and cells from damage. It is effective in mitigating ischaemia/reperfusion injury and supporting neural health.
In the study by Shah et al, individuals had received methylene blue and/or hydroxocobalamin (5 g, Cyanokit), administered as an intravenous infusion over a 15 minute period. The overall finding and conclusion of the paper is that there was considerable diversity in the response of an individual to B12; the authors suggested that this may have depended on both the patient’s preoperative condition and the fact that the timing of the administration was not standardized. Nevertheless, in their opinion, vitamin B12 may provide a useful alternative or additional therapy to treat refractory hypotension and vasoplegia, but -as they were looking back- they state that prospective controlled clinical trials to assess the true efficacy of the therapy are needed.

A second paper on this topic (figure 3) was published in 2025 by a group of doctors in Cairo, Egypt, and it describes the prophylactic use of hydroxocobalamin in patients at high risk of developing vasoplegia after cardiopulmonary bypass. So, a high dose of B12 is administered to assess whether this can prevent severe illness.
Full reference: Salah D, Ahmed S, Ibrahim DA. Use of Hydroxycobolamin in the Prevention of Vasoplegic Syndrome in Adult Patients Undergoing Cardiopulmonary Bypass: A Controlled Prospective Trial. J Cardiothorac Vasc Anesth. 2025 May;39(5):1180-1187. doi: 10.1053/j.jvca.2025.02.001. Epub 2025 Feb 5. PMID: 40055025.
Link to the paper: https://www.jcvaonline.com/article/S1053-0770(25)00114-4/abstract
How did they treat the participants? At the end of cardiopulmonary bypass (CPB), the participants were assigned by chance into two groups: 30 individuals in group I received hydroxocobalamin 5 g intravenously via the central venous catheter as a bolus over 15 minutes reconstituted in 200 ml of normal saline, and 30 individuals in group II (the so-called ‘control group’) received 200 mL of normal saline intravenously over 15 minutes. When they collected all information, it turned out that the B12 prevention group showed higher arterial blood pressure 30 and 60 minutes after CPB separation, they required lower amounts of vasopressor treatment (norepinephrine) at minutes 30 and 60 after CPB separation, as well as total dose norepinephrine equivalent. Also, lower serum lactate concentrations (a sign of poor blood perfusion of the body’s tissues), and lower incidence of vasoplegic shock syndrome and norepinephrine-resistant refractory vasoplegia were noted. The number of days that a patient neededa rtifical ventilation (3.8 vs 4.1 days), the length of stay in the intensive care unit (6.2 vs 7.0 days), the length of the stay in the hospital, and the number of participants who did not survive this severe illness (1 of 30 vs 3 of 30) were lower or less frequent in the B12 group, but the authors note that these differences were not statistically significant.
The third paper which we discuss briefly, is a recent article from a group of doctors in Pittsburgh, PA, USA; figure 4 shows what we call the graphical abstract of this paper.
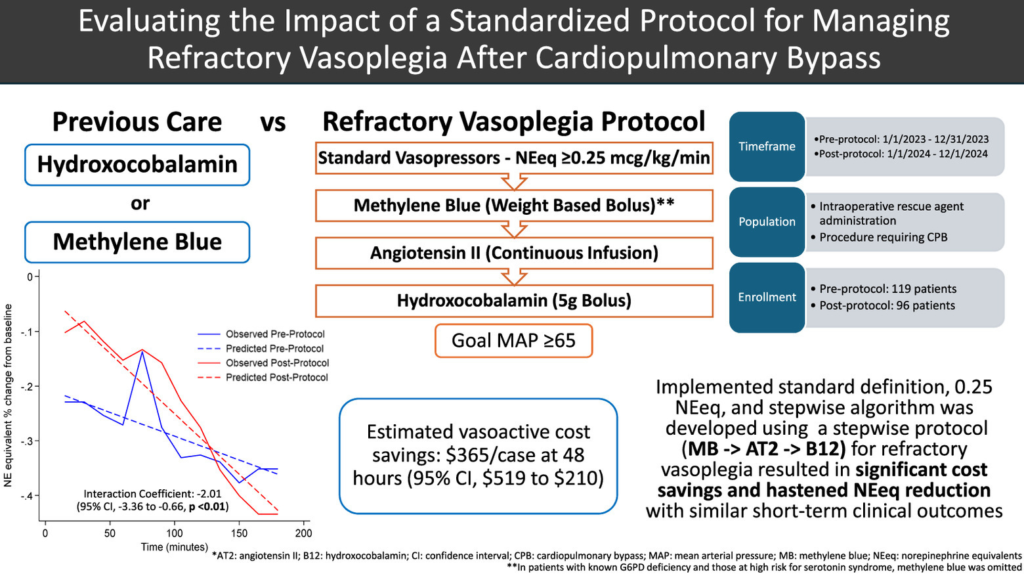
Full reference: Teletnick A, Suh K, Boisen M, Brown JA, Cabral B, Murray H, Paley C, Sullinger D, Sultan I, Thoma F, Williams J, Subramaniam K, Rivosecchi RM. Evaluating the Impact of a Standardized Protocol for Managing Refractory Vasoplegia After Cardiopulmonary Bypass. J Cardiothorac Vasc Anesth. 2026 Feb 6:S1053-0770(26)00110-2. doi: 10.1053/j.jvca.2026.02.003. Epub ahead of print. PMID: 41765732.
Link to the paper: https://www.jcvaonline.com/article/S1053-0770(26)00110-2/fulltext
This article describes a prospective evaluation of the haemodynamic impact and cost-effectiveness of a standardized protocol for treating people who develop refractory vasoplegia after cardiopulmonary bypass. In this paper, refractory vasoplegia was defined as at least 0.25 μg/kg/min norepinephrine equivalents (NEeq), and a stepwise rescue treatment protocol was developed, starting with methylene blue, then giving angiotensin II and subsequently hydroxocobalamin (see figure 4).
The authors assessed the effects of the rescue intervention by looking back in time and comparing patients undergoing CPB after the implementation of this new protocol with those undergoing CPB before protocol implementation, the latter group receiving rescue agents at the discretion of the managing ICU doctor. Again, the hydroxocobalamin dose was 5 g, the so-called Cyanokit.
Their findings in short: they observed a faster reduction in vasopressor therapy and lower associated costs of the treatment with the rescue intervention. They did, however, not find any differences in short-term clinical outcomes between groups.
So, to summarize these three papers, it appears that hydroxocobalamin has an important role in treating the so-called vasoplegia in critically ill patients after heart surgery. However, several additional questions arise. For example, is there an optimal dose of hydroxocobalamin, and, also, can repeated administrations of B12 add to a prolonged or sustained effect? The findings of the Egyptian group regarding shorter durations of mechanical ventilation and shorter stays in the intensive care unit and in the hospital are very interesting and warrant further investigation.
Another interesting aspect to consider is that of pre-operative B12 status. As a doctor who is interested in the effects of B12 deficiency, I ask myself: do individuals who are undergoing surgery while having B12 insufficiency or deficiency have a higher risk of becoming severely ill and developing vasoplegia? Especially now that we see more and more people adopting a plant-based diet, who sometimes develop B12 deficiency despite supplementation. I hope that the results described in these three papers will encourage more researchers and clinicians to further explore the intriguing effects of B12.
Parts of this blog have also been published in CluB-12’s March 2026 Newsletter.
For translation into Dutch, copy this blog to Google Translate
door bhrw | mrt 5, 2026 | B12, gezondheidszorg, wetenschap |
Amsterdam kende vroeger een eminent hoogleraar Neurologie, professor Arie Biemond (1902-1973), van wie uitstekende kennis, brede klinische ervaring, grote voorkomendheid en enthousiasme de belangrijkste kenmerken waren. Dit kunnen we teruglezen in een uitgebreide beschrijving van zijn persoon en klinische werk, geschreven door twee van zijn voormalige assistenten, dr. Frederiks en Blomjous (https://www.neurologie.nl/wp-content/uploads/2022/01/History-of-Neurology-in-the-Netherlands-hoofdstuk-17-blz-283-290.pdf). Dit blog is mede een eerbetoon aan de klinische kennis die professor Biemond had ontwikkeld over de desastreuze gevolgen van vitamine B12 tekort voor het zenuwstelsel.

Klinische lezing
Ik was nog lang niet geboren, toen professor Biemond in 1953 een uitstekende lezing gaf over de afwijkingen van het centrale zenuwstelsel bij pernicieuze anemie. De lezing is nog terug te vinden in één van de uitgaven van de serie Het Hormoon, een serie die jarenlang is uitgegeven door de N.V. Organon, en zich wijdde aan alle aspecten van de klinische endocrinologie en stofwisselingsziekten. In de samenvatting van zijn lezing geeft hij een zeer goed leesbare en gedetailleerde beschrijving van de neurologische afwijkingen bij pernicieuze anemie en vitamine B12 tekort. De beschrijvingen zijn zo precies en welomschreven, dat je je afvraagt waarom deze kennis zo in het slop is geraakt de afgelopen decennia.

Symptomen
Een paar voorbeelden uit de tekst. Allereerst gaat Biemond uitgebreid in op de symptomen. Hij geeft hierbij aan dat klachten van neuropathie vaak centraal staan in de eerste fase van schade aan het zenuwstelsel door B12 tekort. “Paraesthesieën van wisselende intensiteit aan alle vier de extremiteiten. Zij ontbreken nimmer en gaan in de regel vooraf. Zij localiseren zich niet uitsluitend aan vingers en tenen, doch aan handen, voeten en onderbenen, eventueel aan de extremiteiten in hun geheel. Ofschoon zij door de patiënten op verschillende wijzen worden omschreven, overheerst toch de sensatie van doofheid en van het gevoel, dat de huid over bepaalde gebieden door een laagje stof (of vilt of gips) is bekleed. In deze vorm hebben de paraesthesieën stellig een belangrijke diagnostische betekenis. Zij vormen het eerste teken, dat de achterstrengen van het ruggemerg niet normaal meer functioneren. “
Over het al dan niet samengaan met anemie schrijft hij: “Er kan zich een typische gecombineerde strengziekte ontwikkelen, wanneer het bloedbeeld nog nauwelijks of in het geheel geen tekenen van anaemie vertoont. De pernicieuze anaemie is dan nog slechts in latente vorm aanwezig, doch wel pleegt regelmatig achylia gastrica, die histamine-refractair is, te worden gevonden.”
Hierover vervolgt hij: “De in de kliniek zo veelvuldig voorkomende discongruentie tussen anaemie en ruggemergsdegeneratie bij éénzelfde grondoorzaak heeft geleid tot de invoering van de begrippen “haematopoietine” en “neuropoietine” ….” Hierbij “moet in het bijzonder het werk van CASTLE worden vermeld, die in 1929 de begrippen “intrinsic” en “extrinsic factor” invoerde, waarvan de eerstgenoemde in het normale maagsap in voldoende mate aanwezig is. Door de onderzoekingen der laatste jaren is thans wel komen vast te staan, dat de extrinsic factor identiek is met vitamine B12 en dat deze stof, na binding met de intrinsic factor, op bloedbeeld en centraal zenuwstelsel op gelijke wijze uitwerkt en dus zowel “haematopoetisch” als “neuropoetisch” is.”
Met andere woorden, wat hij hierbij duidelijk uitlegt, is dat vitamine B12 tekort bij de één leidt tot neurologische klachten, en bij de ander tot bloedarmoede. Hierbij moeten we aantekenen dat om meerdere redenen het klinisch beeld van pernicieuze anemie de afgelopen decennia is veranderd, zowel door vroegere diagnostiek als door veranderingen van bv. voedingsgewoonten. Tegenwoordig wordt bloedarmoede bij minder dan 20% van de mensen met pernicieuze anemie gevonden. Waarom dat precies is, weten we niet heel goed, maar er zijn diverse mechanismen die mogelijk een rol spelen. Eén ervan is de inname van foliumzuur. In de jaren 50 van de vorige eeuw waren B12 injecties nog niet breed beschikbaar, en werden nogal wat mensen met bloedarmoede bij pernicieuze anemie behandeld met foliumzuur. Dit was heel effectief in het corrigeren van de bloedarmoede, maar leidde bij veel mensen tot het ontstaan of verergeren van klachten van neuropathie. Deze behandeling is daarom weer snel verlaten toen voldoende B12 in injectievorm beschikbaar kwam. Een jaar of 20 a 25 geleden zijn een aantal landen, waaronder de Verenigde Staten, overgegaan op het toevoegen van foliumzuur aan diverse voedingsmiddelen. Foliumzuurtekort is hierdoor uitgebannen, bijna iedereen in de VS heeft een normale folaat hoeveelheid in zijn of haar lichaam. Het is goed mogelijk dat juist hierdoor, bij iemand die B12 tekort ontwikkelt, bloedarmoede veel minder vaak ontstaat, maar neuropathie en neurologische klachten juist vaker. Een andere factor is oxidatieve stress. Google beschrijft het als volgt: “Oxidatieve stress is een chronische toestand van verhoogde vrije radicalen en verminderde antioxidantverdediging, die (onder andere) nauw verbonden is met obesitas. Vetweefsel bij obesitas werkt disfunctioneel, wat leidt tot ontstekingen, zuurstoftekort en verhoogde vetzuren. Dit proces beschadigt cellen, draagt bij aan insulineresistentie en verhoogt het risico op hart- en vaatziekten en diabetes.“ En we zien in de hele wereld nog altijd een toename van obesitas, hetgeen mogelijk een andere factor is die het ontstaan van zenuwschade bij mensen met pernicieuze anemie kan versnellen.
Behandeling
Ook over de behandeling is professor Biemond zeer duidelijk: “Zodra ontdekt was, dat leverpreparaten, liefst in injiceerbare vorm toegepast, een specifiek genezende invloed op de pernicieuze anaemie uitoefenden, werd ook de behandeling van de gecombineerde strengziekte met kracht ter hand genomen. Aanvankelijk waren de resultaten teleurstellend. Weliswaar kon de progressie van het neurologische beeld. worden gestuit en ook hier en daar vooral subjectieve verbetering worden bericht, doch er bleef een scherp contrast bestaan tussen het verrassende haematologische en het geringe neurologische resultaat. Beter werd de toestand, toen men voor het ruggemergslijden een belangrijk hogere leverdosis ging toepassen …… Sinds echter de laatste jaren het vitamine B12 is ontdekt, zijn de resultaten nog meer verbeterd, vooral wanneer de diagnose in een vroeg stadium wordt gesteld. Dan kan ongetwijfeld in vele gevallen een complete genezing worden bereikt. ….. Men passe dus thans dagelijkse intramusculaire injecties van B12 (15 gamma per ampul) toe, welke behandeling weken lang dient te worden voortgezet. …. Na afsluiten der behandeling is het noodzakelijk, dat bloedbeeld en voedingstoestand van het ruggemerg op peil worden gehouden door één injectie per week te blijven doorgeven. Dit moet steeds worden volgehouden, daar anders recidief mogelijk is. Maakt de patiënt een intercurrente ziekte of een periode van extra vermoeienis door, dan moet het aantal injecties tijdelijk worden verhoogd.”
Tot zover enkele citaten uit de lezing van professor Biemond.
Switch
Veel mensen hebben de afgelopen jaren ervaren dat hun neurologische klachten geweldig toenamen nadat zij -min of meer gedwongen- moesten overstappen van B12 injecties naar tabletten. Ten tijde van professor Biemond waren orale B12 preparaten niet beschikbaar, anders dan in de vorm van rauwe lever. Nu koop je een potje B12 tabletjes bij een drogist, maar er is geen enkel bewijs dat bij mensen met neurologische klachten, orale B12 suppletie even goed helpt als intramusculaire injecties. De observaties van Biemond waren heel duidelijk, lees maar wat hij schrijft over de behandeling: voor adequate behandeling van mensen met neurologische klachten zijn veel hogere doseringen van B12 nodig dan voor de behandeling van de bloedarmoede! En dit komt bijvoorbeeld terug in de bijsluiter van goed gedocumenteerde B12-preparaten. De volgende afbeelding is een deel van de tekst van de bijsluiter van Erycytol, een injecteerbaar vitamine B12 preparaat dat op de markt is in o.a. Oostenrijk.


Het is momenteel breed geaccepteerd dat de behandeling van mensen met B12 malabsorptie per definitie bestaat uit behandeling met intramusculaire B12 injecties. Deze injecties worden in principe levenslang voortgezet. Deze ‘best practice’ is enkele jaren geleden door de Engelse organisatie NICE nog eens uitgebreid samengevat, en kunt u hier nalezen: https://www.nice.org.uk/guidance/ng239

De frequentie van de B12 injecties op de lange termijn wordt dan bepaald op basis van anamnese, en staat onder regie van de persoon met B12 tekort zelf: klachten dienen te verdwijnen en weg te blijven. In de regel komen mensen uit op een frequentie variërend van 1 a 2x per week tot 1x per 4 a 5 weken. De frequentie van B12 injecties wordt NIET gebaseerd op bloedbepalingen. Hierbij dient te worden aangetekend dat bij mensen met een ernstige deficiëntie of een langdurig onbehandelde deficiëntie vaak (vooral cognitieve) restklachten blijven bestaan. Een survey onder meer dan 1000 leden van de Engelse Pernicious Anaemia Society leerde dat 30% van hen éénmaal per week of vaker B12 injecteert om de klachten te bestrijden.
Engelse experts beschrijven dit als in een recent artikel als volgt:
The guidelines’ emphasis on a symptom-based approach to treatment is an urgent and necessary shift that could positively influence current practice. They also stress the importance of individualised care, suggesting that B12 replacement dosage, frequency, and delivery method may need to be tailored to ensure treatment efficacy. However, many patients require treatment more frequently than current guidelines suggest. Survey data indicates that up to 50% of patients require more frequent injections to manage their symptoms effectively (Thain et al., 2024, DOI: 10.1101/2024.08.30.24312837). This is consistent with findings from Hooper et al., where 65% of patients received B12 injections according to current guidelines (every 2–3 months) [4]. Further qualitative evidence from interviews also highlights that many PA patients considered the current guidelines too restrictive, with symptoms reoccurring well before the next planned injection [24]. Bron: https://pubmed.ncbi.nlm.nih.gov/39984701/
door bhrw | jan 16, 2026 | B12, UK Biobank, wetenschap |

Scientists have identified the first DNA variant associated with a higher risk of developing B12 deficiency when a person is treated with metformin.
The analysis, which was done by the authors, identified a genome-wide non-synonymous SNP in the cubilin gene (CUBN, rs1801222/p.S253F), which was significantly associated with metformin-induced vitamin B12 deficiency. This finding was replicated in three Scottish cohorts, in the Diabetes Prevention Program Outcomes Study (DPPOS) cohort, and in a small clinical cohort from Liverpool. Vitamin B12 deficiency occurred in 0.84–1.20% of individuals who were not exposed to metformin regardless of their rs1801222 genotype. However, a large interaction with metformin use was observed, with vitamin B12 deficiency developing at 6.02% in GG, 7.96% in GA and 12.84% in AA genotype groups.
Co-author Ewan Pearson: “The 14% of white population with AA genotype are 2.5 times more likely to require B12 replacement GG. Equates to 10% requiring B12 replacement by 11 years after starting metformin with AA genotype vs 21 years for GG. A large effect!”
It should be noted that the primary analysis was conducted among participants in the UK Biobank. Individuals were identified with a diagnosis of vitamin B12 deficiency and/or a record of B12 injection prescriptions, and metformin use was extensively documented. However, clinical diagnosis of B12 deficiency is often only done on the basis of abnormal B12 measurements, and -for instance- measurements of methylmalonic acid are rarely done. Furthermore, people who are using (multi)vitamin supplementation may not so easily be recognized as truly B12-deficient. So, the incidence of B12 deficiency may be higher than reported in the paper. Nevertheless, this is great work in the beautiful dataset of UK Biobank, and confirmed in other cohorts, such as Generation Scotland, GoDARTS, and SHARE, and DPPOS. Researchers are eagerly awaiting the time when UK Biobank data will also be enriched with serum B12, MMA, and homocysteine measurements for all participants.
Full source: https://link.springer.com/article/10.1007/s00125-025-06655-5
For translation into Dutch, copy this blog to Google Translate
door bhrw | dec 25, 2025 | AI, B12, gezondheidszorg |

In sommige discussiegroepen waar ik aan deelneem, komen soms hele lappen tekst voorbij, omdat één van de deelnemers aan ChatGPT een vraag heeft gesteld. Bijzonder is dat dit soort teksten nooit enige kritische reactie opleveren, en in de regel voor zoete koek worden aangenomen. Terwijl ook een AI systeem de plank ernstig mis kan slaan. Of bewust door zijn creatoren onjuist wordt geprogrammeerd.
Een paar voorvallen brachten mij er toe om een aantal AI systemen de zelfde vraag voor te leggen over de behandeling van pernicieuze anemie. Eén van die voorvallen was de volgende:
Dr. X. weigerde begin 2025 de B12 injecties voort te zetten bij een vrouw van midden 50, die al langer bekend was met auto-immuun gastritis, en die klachten had van pijnlijke neuropathie in de benen en voeten. Deze klachten waren nagenoeg geheel verdwenen door behandeling met frequente B12 injecties (2x per week 1000 mcg). De vrouw injecteerde zichzelf op dat moment 1x per 1.5 – 2 weken in de spier met hydroxocobalamine om klachtenvrij te blijven.
Een artikel in 2014 in het blad Huisarts & Wetenschap beschreef duidelijk dat tijdens B12 injectie behandeling de serum B12 waarde niet gecontroleerd dient te worden, omdat deze hoog hoort te zijn. Blijkbaar had dr. X. dit niet gelezen, want deze liet de B12 waarde wél controleren, en omdat die boven de 1476 pmol/l was (de bovengrens van de meetmethode) moest de onfortuinlijke vrouw haar B12 injecties direct staken.
De vraag die ik stelde aan de diverse AI systemen, was:
“A 50-year-old woman with pernicious anaemia is treated with a 1000 mcg B12 injection every two weeks, and due to this treatment, she is free of symptoms. How often should a doctor measure her serum B12 concentration?”
De antwoorden die deze vraag opleverde, en het volledige blog, vindt U hier:
https://pernicious-anaemia-society.org/blog/artificial-but-not-intelligent-asking-the-simplest-question/
door bhrw | dec 23, 2025 | B12, gezondheidszorg |

You may be selective in what you eat during the holidays. Some animals are less inclusive. For instance, this rat species mainly eats bamboo. An interesting study on diet and cardiovascular risk. This study explored the effects of vitamin B12 (VB12) supplementation on cardiovascular health in the silver star bamboo rat, a species that primarily feeds on bamboo. Bamboo-eating species like bamboo rats, giant pandas, and red pandas are at risk of VB12 deficiency, which can lead to elevated homocysteine levels and increased cardiovascular disease (CVD) risk.
The researchers first conducted a genome annotation of the bamboo rat to enable evolutionary studies. Comparative transcriptomics revealed that bamboo rats had upregulated genes associated with CVD, indicating higher disease risk compared to carnivorous and omnivorous rodents.

After 60 days of VB12 supplementation, liver transcriptome analysis showed significant improvements in cardiovascular health markers. VB12 led to reduced cholesterol synthesis, enhanced fatty acid metabolism, decreased homocysteine levels, lower LDL-to-HDL ratios, and increased apolipoprotein A-to-apolipoprotein B ratios. These findings suggest that VB12 supplementation can help mitigate CVD risk in bamboo-eating species.
On a related note:
One of the phenomena that is often observed around the holiday season is the rise in cardiovascular-based mortality, commonly referred to as the “Christmas Holiday Effect.” This trend has been observed in the United States and worldwide, including Norway, Sweden, Canada, and Denmark. Despite the festive spirit that surrounds this time of year, research consistently shows that cardiovascular deaths spike between late December and early January.
The numbers are striking. A 2016 study published in the Journal of the American Heart Association found that cardiac events increased by 4.2% between December 25 and January 7. One of the earliest hypotheses was that the colder weather experienced in the northern hemisphere during this period might be a major contributor. However, researchers found the same effect in New Zealand, a country experiencing summer during this time. This indicates that other factors beyond climate are at play.
Source: https://www.elliothospital.org/about-us/newsroom/news/holiday-heart-attack-phenomenon-and-how-avoid-it
What will you do to mitigate Christmas-dinner-associated cardiovascular risk?
This blog appeared in CluB-12’s December 2025 Newsletter.
For translation into Dutch, copy this blog to Google Translate




 So, if you do not have anaemia, you don’t have a B12 deficiency, and outside the setting of ‘anaemia’, B12 is useless. This is absolutely not correct. Vitamin B12 is a very important compound, it has multiple effects in our body, and is especially needed for optimal nerve function and for well-functioning mitochondria, the small organelles in our cells that are responsible for making energy.
So, if you do not have anaemia, you don’t have a B12 deficiency, and outside the setting of ‘anaemia’, B12 is useless. This is absolutely not correct. Vitamin B12 is a very important compound, it has multiple effects in our body, and is especially needed for optimal nerve function and for well-functioning mitochondria, the small organelles in our cells that are responsible for making energy.















Recente reacties